Mikä on PMS ja PMDD?
Kuukautiskierron aikana mahdollisesti esiintyviä psykofyysisiä oireita kutsutaan joko kuukautisia edeltäväksi oireyhtymäksi (PMS) tai kuukautisia edeltäväksi dysforiseksi häiriöksi (PMDD).
- PMS:lla tarkoitetaan kuukautiskierron lopulla toistuvasti esiintyviä psyykkisiä ja fyysisiä oireita, jotka haittaavat normaalia elämää.
- PMDD määritellään masennustilaksi, joka ilmenee joka kuukausi ennen kuukautisia. PMDD:ssä havaitaan ennen kuukautisia vähintään viisi vaikeaa oiretta, joista vähintään neljän on oltava psyykkisiä. PMDD vaikuttaa naisen elämään ja toimintakykyyn.
Sekä PMS että PMDD häviävät noin päivän kuluessa kuukautisten alkamisesta. Molemmat voidaan nähdä yhtenä ja samana oireyhtymänä, joista PMS on lievempi ja PMDD vakavampi, usein hoitoa vaativa tila. Eri tutkimukset antavat erilaisialukuja PMS:n ja PMDD:n esiintyvyydestä. Luotettavimpien tutkimusten mukaan noin 17–18 %:lla kaikista naisista on PMS ja 3–5 %:lla on PMDD.
PMDD:n oireita ovat:
- depressio
- lisääntynyt ärtymys ja kiukku
- ahdistus
- mielialan vaihtelut
- keskittymisvaikeudet
- vähentynyt tai lisääntynyt ruokahalu
- vähentynyt jaksaminen, väsymys
- fyysiset oireet, kuten rintojen aristus, turvotus tai päänsärky
PMDD:llä ei ole ominaisia oireita. Suurin osa mainituista oireista löytyy myös ahdistuneisuus- tai masennushäiriöiden kriteereistä. PMDD:tä ei voi erottaa masennustilasta kuukautisia edeltävässä vaiheessa. Suurimmalla osalla PMDD:sta kärsivillä naisista on niin vaikeita oireita, että se vastaa kohtalaista tai vaikeaa masennusta. PMDD:n erottamiseksi tavallisesta masennuksesta (tai ahdistuneisuushäiriöstä) on tärkeää pitää päiväkirjaa jotta nähdään, että oireet alkavat vasta ennen kuukautisia, ja että ne todella häviävät kuukautisten alkaessa.
Monilla PMDD:sta kärsivillä naisilla on aiempia psyykkisiä ongelmia, ja PMDD on itsessään riskitekijä myöhemmille masennustiloille.
Mikä aiheuttaa PMDD:n?
Jo varhain tiedettiin, että PMDD liittyy munasarjojen ja niiden tuottaman estrogeeni- ja progesteronihormonin toimintaan. Progesteronia epäiltiin jo varhain aiheuttajaksi, koska oireilu tapahtuu kuukautiskierron siinä vaiheessa, jossa keho tuottaa progesteronia.
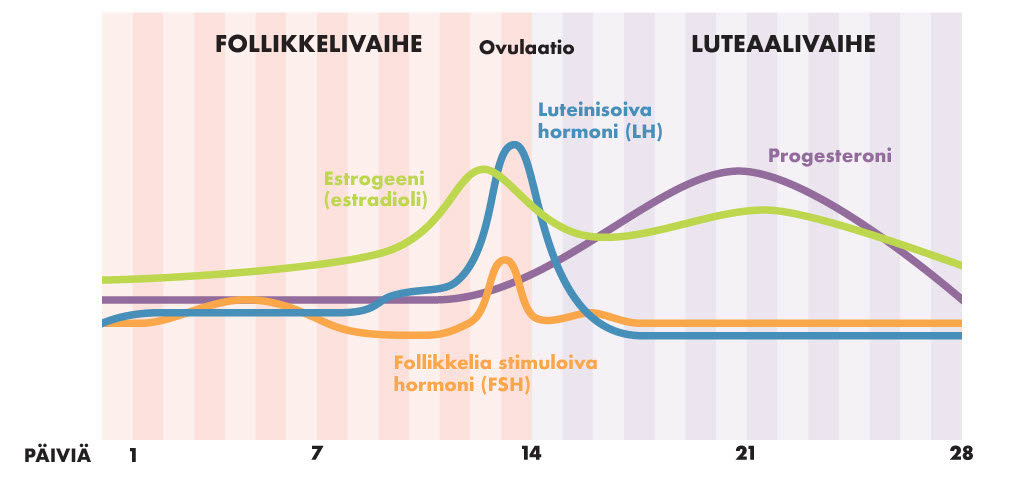
Kaaivo.
Professori Torbjörn Bäckström teki 80-luvulla useita erittäin tärkeitä tutkimuksia todistaakseen progesteronin osallisuuden. Tärkein havainto oli ehkä se, että oireita ilmenee ainoastaan ovulaation aikana. Munasarjat puolestaan tuottavat progesteronia ainoastaan ovulaation aikana. Progesteronia ei erity, jos nainen ei ovuloi. Vielä ei tiedetä, miksi vain osa naisista saa PMDD-oireita omasta progesteronistaan.
Miksi PMDD on olemassa?
Miksi jotkut saavat PMDD-oireita? Onko siitä mitään hyötyä?
PMDD:lla ei tiettävästi ole mitään funktiota, tai että sen tulisi aiheuttaa ongelmia. Naisten ei vain pitänyt saada kuukautisia niin usein elämänsä aikana kuin nykyisin saadaan.
Vasta 1900-luvulla naisten terveys saavutti riittävän hyvän tason. Naiset saivat riittävästi tietoa – sekä mahdollisuuden jatkuviin kuukautisiin. Aikaisemmin naisella ei ollut elämässään niin monia kuukautisia kuin nykyisin. Nykyään ensimmäiset kuukautiset (keskimäärin) alkavat 13-vuotiaana ja loppuvat noin 52-vuotiaana. Kuukautiset kestävät keskimäärin 36 vuotta, eli ne tulevat hieman yli 400 kertaa, kun niistä vähennetään keskimäärin kaksi raskautta ja niihin liittyvät imetysjaksot.
200 vuotta sitten terveydentaso oli erilainen. Nälkä, aliravitsemus ja yksipuolinen ruokavalio viivästyttivät murrosikää ja lyhensivät hedelmällisiä vuosia. Ensimmäisten kuukautiset alkoivat noin 16-vuotiaana ja vaihdevuodet jo 40-vuotiaana. Tuona ajanjaksona naiset olivat pääasiassa raskaana tai imettivät. Arvioidaankin, että aiemmin naiset saivat yhteensä 16–17 kuukautiset koko hedelmällisen ikänsä aikana.
PMDD:n hoito
PMDD:n hoidossa käytetään joko serotonergisia lääkkeitä tai ovulaation estäviä lääkkeitä. Serotonergisia lääkkeitä käytetään yleisesti masennuksen ja ahdistuksen hoitoon. Yksinkertaistettuna ne lisäävät välittäjäaine serotoniinin määrää aivoissa.
Lukuisten laadukkaiden tutkimusten ansiosta serotonergisten lääkkeiden suosittelulle on vahva tieteellinen perusta. Kaikki serotonergiset lääkkeet toimivat hyvin ja hoitovaikutuksen saa muutamassa päivässä. Tästä syystä hoidon voi antaa syklisesti, eli vain 14 päivää ennen kuukautisia. Serotonergisten lääkkeiden annostuksen täytyy olla oikea, eli sama, jota käytetään masennuksen hoidossa.
Yleisimmät haittavaikutukset ovat pahoinvointi, univaikeudet, päänsärky, väsymys, ripuli ja huimaus. Nämä haittavaikutukset ovat ohimeneviä ja häviävät yleensä 4–5 päivän kuluessa. Ongelmallisempia ovat seksuaaliset haittavaikutukset, vähentynyt seksuaalinen halu ja vaikeudet saavuttaa orgasmi. Seksuaaliset haittavaikutukset eivät yleensä katoa ajan myötä vaan toistuvat aina serotonergisten lääkkeiden ottamisen aikana. Oireet häviävät niiden kuukautiskierron viikkojen aikana, jolloin lääkkeitä ei oteta.
Toinen tapa hoitaa PMDD:aa on estää ovulaatio. Sen voi tehdä monella tavalla.
Yhdistelmäehkäisypillerit estävät ovulaation ja niitä voidaan käyttää PMDD:ssä – varsinkin, jos samalla tarvitaan ehkäisyä. Kaikki ehkäisypillerit eivät toimi näin. Siksi on tärkeää kertoa mahdollisista PMS- tai PMDD-oireista ehkäisyä valitessa. Ehkäisypilleriä valitessa kannattaa huomioida pieni estrogeeniannos, lyhyet (tai olemattomat) tablettitauot ja ystävälliset keltarauhashormonit (jotka eivät vaikuta niin voimakkaasti mielialaan).
Myös GnRH-hormonia sisältävillä ruiskeilla (gonadotropiinia vapauttava hormoni) on hyvä tieteellinen perusta. Niiden haittavaikutuksena hormonitasot putoavat hyvin alhaisiksi. Voit saada vaihdevuosioireita, kuten hikoilua ja kuumia aaltoja. Hoitovaikutus kestää 3–6 kuukautta ruiskeen ottamisen jälkeen. Tämä hoito ei siis sovellu lähitulevaisuudessa lasten hankintaa harkitseville.
Ulipristaaliasetaatti on lääke kohdun lihaskyhmyihin eli myoomiin. Lääke estää ovulaation. Ruotsalaisen tutkimuksen mukaan se toimii hyvin PMDD:n. Sitä voi tällä hetkellä määrätä vain sille määriteltyyn käyttöaiheeseen harvinaisten, mutta vakavien maksakomplikaatioiden vuoksi.
Bioidenttistä progesteronia on testattu runsaasti PMDD:n oireisiin. Tutkimusten systemaattinen seulonta on osoittanut,ettei sillä ole vaikutusta PMDD:n.
- Takeda T. Premenstrual disorders: Premenstrual syndrome and premenstrual dysphoric disorder. J Obstet Gynaecol Res. 2022.
- Wittchen HU, Becker E, Lieb R, Krause P. Prevalence, incidence and stability of premenstrual dysphoric disorder in the community. Psychol Med. 2002;32(1):119-32.
- Sveindottir H, Backstrom T. Prevalence of menstrual cycle symptom cyclicity and premenstrual dysphoric disorder in a random sample of women using and not using oral contraceptives. Acta obstetricia et gynecologica Scandinavica. 2000;79(5):405-13.
- Wikman A, Sacher J, Bixo M, Hirschberg AL, Kopp Kallner H, Epperson CN, Comasco E, Sundström Poromaa I. Prevalence and correlates of current suicidal ideation in women with premenstrual dysphoric disorder. BMC Womens Health. 2022;22(1):35.
- Pereira D, Pessoa AR, Madeira N, Macedo A, Pereira AT. Association between premenstrual dysphoric disorder and perinatal depression: a systematic review. Archives of women’s mental health. 2022;25(1):61-70.
- Slyepchenko A, Minuzzi L, Frey BN. Comorbid Premenstrual Dysphoric Disorder and Bipolar Disorder: A Review. Front Psychiatry. 2021;12:719241.
- Yan H, Ding Y, Guo W. Suicidality in patients with premenstrual dysphoric disorder-A systematic review and meta-analysis. J Affect Disord. 2021;295:339-46.
- Li DJ, Tsai SJ, Bai YM, Su TP, Chen TJ, Liang CS, Chen MH. Risks of major affective disorders following a diagnosis of premenstrual dysphoric disorder: A nationwide longitudinal study. Asian J Psychiatr. 2023;79:103355.
- Hammarback S, Backstrom T. Induced anovulation as treatment of premenstrual tension syndrome. A double-blind cross-over study with GnRH-agonist versus placebo. Acta obstetricia et gynecologica Scandinavica. 1988;67(2):159-66.
- Hammarback S, Ekholm UB, Backstrom T. Spontaneous anovulation causing disappearance of cyclical symptoms in women with the premenstrual syndrome. Acta Endocrinol (Copenh). 1991;125(2):132-7.
- Reilly TJ, Wallman P, Clark I, Knox CL, Craig MC, Taylor D. Intermittent selective serotonin reuptake inhibitors for premenstrual syndromes: A systematic review and meta-analysis of randomised trials. J Psychopharmacol. 2022:2698811221099645.
- Sundström-Poromaa I, Bixo M, Björn I, Nordh O. Compliance to antidepressant drug therapy for treatment of premenstrual syndrome. J Psychosom Obstet Gynaecol. 2000;21(4):205-11.
- Pearlstein TB, Bachmann GA, Zacur HA, Yonkers KA. Treatment of premenstrual dysphoric disorder with a new drospirenone-containing oral contraceptive formulation. Contraception. 2005;72(6):414-21.
- Yonkers KA, Brown C, Pearlstein TB, Foegh M, Sampson-Landers C, Rapkin A. Efficacy of a new low-dose oral contraceptive with drospirenone in premenstrual dysphoric disorder. Obstet Gynecol. 2005;106(3):492-501.
- Wyatt KM, Dimmock PW, Ismail KM, Jones PW, O’Brien PM. The effectiveness of GnRHa with and without ‘add-back’ therapy in treating premenstrual syndrome: a meta analysis. BJOG. 2004;111(6):585-93.
- Comasco E, Kopp Kallner H, Bixo M, Hirschberg AL, Nyback S, de Grauw H, Epperson CN, Sundström-Poromaa I. Ulipristal Acetate for Treatment of Premenstrual Dysphoric Disorder: A Proof-of-Concept Randomized Controlled Trial. Am J Psychiatry. 2021;178(3):256-65.
- Wyatt K, Dimmock P, Jones P, Obhrai M, O’Brien S. Efficacy of progesterone and progestogens in management of premenstrual syndrome: systematic review. Bmj. 2001;323(7316):776-80.


